Lipopolisacáridos (LPS): ¿qué son? ¿niveles apropiados?
Los lipopolisacáridos son toxinas bacterianas que pueden causar inflamación y problemas de salud.
Normalmente, los lipopolisacáridos, que se encuentran de manera segura en el intestino, se vuelven tóxicos al ingresar a la sangre a través de una infección, un intestino permeable o con comidas ricas en grasa. Una vez en la sangre, ejercen muchos efectos dañinos en el cerebro y el cuerpo.
Siga leyendo para aprender cómo los lipopolisacáridos causan inflamación y cómo puede minimizar su daño.
¿Qué son los lipopolisacáridos (LPS)?
Los lipopolisacáridos (LPS) son una de las principales causas de la inflamación sistémica de bajo grado. De hecho, el LPS intravenoso se usa a menudo en experimentos de investigación para causar inflamación [R].
La exposición al LPS hace que tanto los roedores como las personas muestren una «conducta de enfermedad», incluida la depresión, la función cognitiva alterada y el retiro social [R].
El LPS también se considera un vínculo clave entre las dietas occidentales, la inflamación, la obesidad y los trastornos metabólicos [R].
El LPS normalmente está presente en la sangre a niveles muy bajos. En ciertas infecciones, los niveles de LPS aumentan sustancialmente, causando sepsis. El LPS también puede ingresar a la sangre durante el intestino permeable o con ciertos tipos de grasa [R].
Estructura
Los LPS se encuentran en la membrana externa de las bacterias gramnegativas. Las bacterias gramnegativas, como la E. coli y la salmonela, son un tipo de bacteria que a menudo causa problemas de salud y resisten los antibióticos (muchos probióticos, por otro lado, son bacterias grampositivas).
Las bacterias gramnegativas colonizan las vías respiratorias, urinarias y gastrointestinales, incluyendo la boca y el intestino. Las mayores concentraciones se encuentran en el intestino.
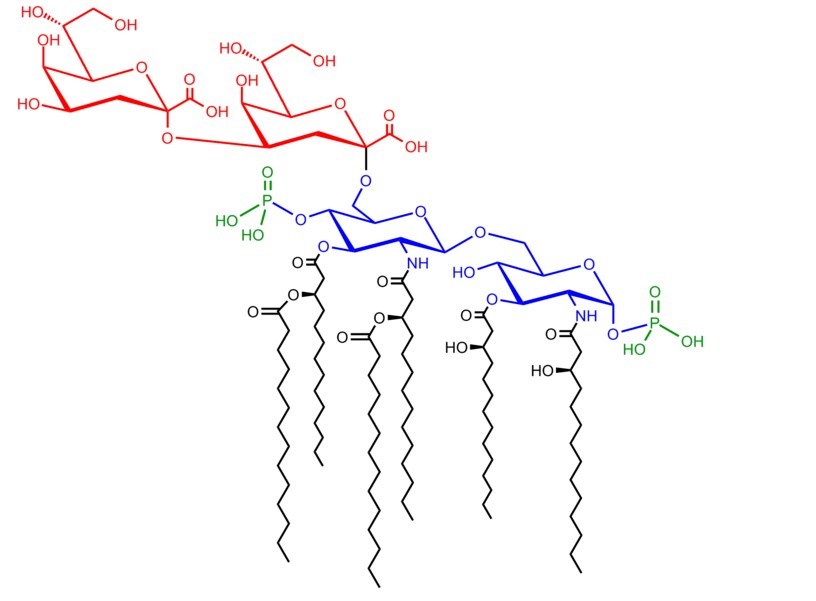
Los LPS son moléculas grandes que se componen de tres secciones distintas [R]:
- Antígeno O o cadena específica de O (cadena de muchos azúcares simples, que el sistema inmunitario puede reconocer)
- Oligosacárido del núcleo (una pequeña cadena de azúcares simples)
- Lípido A (dos moléculas de glucosamina unidas a muchos ácidos grasos)
El componente graso del LPS, llamado lípido A, es responsable de las propiedades tóxicas e inflamatorias del LPS.
El lípido A está anclado a la membrana celular, mientras que el resto del LPS se proyecta desde la superficie celular hacia el entorno circundante. Sin embargo, una vez que la bacteria muere y la membrana celular se rompe, el lípido A queda expuesto y puede causar daño [R].
Mecanismo de acción
El LPS es un potente estimulador del sistema inmunológico. Si el LPS permanece en el intestino, no activa el sistema inmunológico y causa daño. La capacidad del LPS para promover la inflamación depende de su capacidad para ingresar a la sangre [R].
Además de la infección, las dos formas principales en que el LPS puede ingresar a la sangre desde el intestino son los intestinos con fugas (aumento de la permeabilidad intestinal) y los quilomicrones que contienen grasa.
Los quilomicrones son transportadores de grasa responsables de la absorción y transferencia de grasa y colesterol de la dieta desde el intestino a la sangre. Los LPS se unen a los quilomicrones y pueden transportarse a través de la pared intestinal hacia la sangre [R].
La unión y el transporte de LPS por quilomicrones es un proceso natural que ayuda a eliminar el LPS y llevarlo al hígado para desintoxicarlo. Sin embargo, no todos los LPS transportados por los quilomicrones se desintoxican rápidamente, y algunos pueden permanecer sin unirse en la sangre [R].
En la sangre, el LPS se une a los monocitos, las dendritas, los macrófagos y las células B (todos estos son glóbulos blancos), y los dirige a producir los factores de transcripción NF-κB y AP-1.
Estos factores de transcripción estimulan la producción de citoquinas inflamatorias TNF-a, IL-1b, IL-6 y CRP. El LPS también puede aumentar la producción de óxido nítrico, superóxido (un radical libre) y eicosanoides (productos de la degradación de la grasa que aumentan la inflamación, como la PGE2) [R].
Vías de eliminación
El hígado es el principal órgano responsable de la eliminación de LPS de la sangre. La mayoría de los LPS sistémicos son captados por células de Kupffer en el hígado, donde se neutralizan y luego se excretan en la bilis [R].
Una enzima en el intestino llamada fosfatasa alcalina puede eliminar los grupos fosfato del LPS, lo que reduce sus efectos inflamatorios. Si los niveles de enzimas son bajos, menos LPS se descompone y los niveles de LPS circulantes aumentan [R].
Causas de niveles elevados de LPS en sangre
1) Infección
La condición de LPS elevado en la sangre (endotoxemia) ocurre más severamente durante la infección cuando grandes cantidades de bacterias gramnegativas entran a la sangre.
Los hospitales miden los niveles de LPS de sus pacientes para predecir la supervivencia después de una infección o procedimiento [R].
Un ejemplo de una infección que causa endotoxemia es la periodontitis, donde los altos niveles de LPS de la boca entran en la sangre y causan una inflamación sistémica [R].
Otra infección común que causa endotoxemia es Neisseria meningitidis, que puede propagarse desde la parte posterior de la nariz y la garganta para elevar los niveles de LPS en todo el cuerpo. Esto conduce a enfermedades meningocócicas como la inflamación de las membranas (meninges) que rodean el cerebro y la médula espinal, o meningitis [R].
2) Intestino Permeable
Los LPS son moléculas grandes y son demasiado grandes para atravesar los pequeños huecos en el intestino de una persona sana. Sin embargo, cuando el revestimiento intestinal se daña y surgen brechas más grandes, el LPS puede pasar a través de este intestino con fugas hacia la sangre.
En un estudio de 44 pacientes sometidos a cirugía de páncreas, los niveles sistémicos de LPS se correlacionaron con el intestino permeable en una relación casi perfectamente lineal [R].
El intestino con fugas se asoció positivamente con LPS en 137 individuos [R, R].
Sin embargo, otro estudio encontró que el intestino permeable causado por la aspirinano conducía a un aumento de los niveles de LPS en la sangre [R].
En ratones, el intestino permeable provoca un aumento de LPS e inflamación sistémica [R].
3) Comidas altas en grasa
En un estudio de 20 participantes, el consumo de dos comidas con una cantidad equivalente de calorías (una con alto contenido de grasa, uno con bajo contenido de grasa) mostró que la comida rica en grasas superior aumentó LPS, reactivos de oxígeno especies, y la actividad de NF-KB [R].
En un estudio de 12 hombres, comer un desayuno mixto con 33% de calorías provenientes de la grasa aumentó el LPS y la citoquina inflamatoria IL-6 2 horas después de la comida [R].

En un estudio de 40 pacientes obesos [R] se encontraron niveles aumentados de LPS en sangre y quilomicrones 3 horas después del consumo de 50 g de grasa (10 g de grasa saturada, 30 g de grasa monoinsaturada y 10 g de grasa poliinsaturada).
Los ácidos grasos de cadena corta y media no elevan los niveles de LPS porque son absorbidos directamente por la vena porta y no causan la formación de quilomicrones [R, R].
La grasa corporal de una persona puede afectar la forma en que sus niveles de LPS responden a la grasa. En un estudio de 16 hombres, solo los individuos obesos tenían niveles más altos de LPS después de las comidas después de 40 g de grasa láctea en comparación con las personas de peso normal. Los quilomicrones de las personas obesas estaban más saturados con LPS que los de las personas de peso normal también [R].
De manera similar, en un estudio de 54 personas, las personas con diabetes tipo 2, problemas de glucosa en ayunas y obesidad tuvieron niveles elevados de LPS en respuesta a una comida rica en grasas, mientras que las personas delgadas y sanas no lo hicieron. Los niveles de LPS aumentaron en un 124% en pacientes con diabetes tipo 2 [R].
Grasas saturadas
En un estudio (ECA) de 75 pacientes con síndrome metabólico, una dieta con alto contenido de grasas saturadas aumentó los niveles de LPS en comparación con una dieta con alto contenido de grasas monoinsaturadas, una dieta de carbohidratos complejos y baja en grasas y una dieta de carbohidratos complejos con bajo contenido de grasas complementada con omega 3s [R].
En un estudio de 8 adultos, una dieta de un mes con alto contenido de grasa (40% del total de calorías) y grasa saturada (20% del total de calorías) aumentó los niveles de LPS en un 71%, en comparación con una dieta baja en grasa y alta en fibra en el que los niveles de LPS cayeron un 31% [R].
En un estudio de 48 personas sanas, 300 calorías de crema pura aumentaron los niveles de LPS hasta 5 horas después del consumo, mientras que las calorías iguales de azúcar, jugo de naranja y agua no lo hicieron [R].
En un estudio de 20 adultos sanos, 16 g de aceite de coco (82% de grasa saturada) aumentaron el LPS, pero el consumo de omega 3 dio como resultado una menor respuesta del LPS. No hubo aumento de LPS debido al aceite de uva (ácido graso omega-6) [R].
En un estudio de 28 personas, 3 semanas de una dieta rica en ácido palmíticosaturado de grasa aumentaron los niveles de TNF-a en la sangre inducidos por el LPS. Sin embargo, el consumo de una dieta con alto contenido de ácido oleico (grasas monoinsaturadas) durante 3 semanas redujo el IL-1b inducido por LPS, IL-1 8, IL-10 y TNF-a [R].
El consumo de una dieta con una alta proporción de ácido palmítico / ácido oleicocondujo a la secreción de IL-1b a partir de glóbulos blancos estimulados con LPS (linfocitos y monocitos) en un estudio (ECA) de 12 mujeres [R].
Grasa emulsionada
A la grasa emulsionada se le ha agregado un compuesto (como la lecitina) para que se mezcle más fácilmente con el agua. Los emulsionantes son comunes en muchos alimentos, incluidos la mayonesa y el helado. La emulsificación también aumenta la capacidad de las grasas de la dieta para descomponerse en el sistema digestivo.
En un estudio (ECA) de 16 hombres, el consumo de 40 g de grasa de leche emulsionada incrementó los niveles de LPS unidos a los quilomicrones, en comparación con el consumo de 40 g de grasa de leche no emulsionada [R].
En animales, el consumo de aceite de girasol emulsionado elevó los niveles de LPS después de las comidas más que el aceite de girasol no emulsionado. La emulsificación aumenta la superficie del aceite y facilita la absorción y el almacenamiento de grasa en los quilomicrones [R].
4) Dietas Altas en Calorías
La sobrealimentación con 760 calorías / día durante 8 semanas aumentó los niveles de LPS en un 160% en un estudio de 18 hombres sanos. El LPS se asoció positivamente con IL-6 [R].
La ingesta calórica total se asoció positivamente con los niveles de LPS en 3,467 hombres sanos [R, R].
5) Consumo excesivo de alcohol
El consumo excesivo de alcohol agudo y el consumo crónico de alcohol aumentan los niveles sistémicos de LPS [R, R].
En un estudio de 54 pacientes con abuso crónico de alcohol [R] se observó un aumento de la permeabilidad intestinal (intestino permeable) y mayores niveles de LPS circulantes.
Sin embargo, en comparación con los no bebedores, el consumo moderado de alcohol se asoció con niveles más bajos de LPS en un estudio de 922 adultos [R].
6) Disbiosis intestinal
La disbiosis intestinal es un desequilibrio de las bacterias intestinales, donde normalmente se reducen las especies dominantes y / o se aumentan las especies normalmente reducidas (como el crecimiento excesivo de bacterias en el intestino delgado o SIBO).
En ratones, las bifidobacterias probióticas pueden reducir los niveles de LPS al mejorar la función de barrera intestinal. En contraste, aumentar la proporción de bacterias gramnegativas puede aumentar la permeabilidad intestinal y conducir a niveles más altos de LPS en la sangre [R].
En un estudio de 30 adultos sanos, los sujetos con niveles más bajos de bacteroidetes fecales habían aumentado los niveles de LPS [R].
7) Estrés
En un estudio (ECA) de 39 mujeres, las que completaron una tarea estresante en presencia de una audiencia crítica tuvieron una mayor producción de TNF-a estimulada por LPS que las que realizaron la tarea sin audiencia [R].

En un estudio de 72 mujeres, la entrega de una entrevista de trabajo mock seguido de una tarea difícil resolver rompecabezas aumentó la producción estimulada por LPS de TNF-a y IL-6 [R].
8) Aislamiento social
En un estudio de 115 participantes, los individuos más sensibles a la desconexión social mostraron un aumento de las moléculas inflamatorias (TNF-a e interleucina-6) en respuesta al LPS y una mayor actividad de los genes inflamatorios múltiples [R].
En dos estudios, los participantes que tenían más sentimientos de soledad tuvieron una mayor producción de TNF-a, IL-6 e IL-1 estimulada por LPS en respuesta a una tarea estresante en comparación con aquellos que estaban menos solos [R, R].
9) Ambiente infantil impredecible
La exposición a un entorno infantil impredecible y estresante se relacionó con una mayor producción de IL-6 estimulada por LPS en un estudio de 135 niñas adolescentes [R].
10) Fumar
Un solo cigarrillo fumado contiene altos niveles de LPS biológicamente activo debido a las bacterias en las hojas de tabaco [R].
Fumar cigarrillos aumentó la producción de una proteína estimulada por LPS (TLR4) y citoquinas inflamatorias relacionadas con LPS (NF-κB, IL-8) en células de las vías respiratorias humanas [R].
Posibles beneficios para la salud de la suplementación con LPS de dosis baja
Existe evidencia de estudios en animales de que la administración oral de LPS puede ayudar en la prevención de enfermedades al mantener las células inmunes llamadas macrófagos en modo alerta. En este escenario, las dosis bajas de LPS «ceban» a los macrófagos para eliminar los productos de desecho cercanos, sin ser lo suficientemente fuertes como para causar la liberación de citoquinas inflamatorias [R, R].
Se necesita más investigación en humanos para determinar si este es un método eficaz de prevención de enfermedades.
Efectos negativos de los niveles altos de LPS
1) LPS causa fatiga
La fatiga es causada de manera confiable en humanos por la administración de LPS, como parte del «comportamiento de enfermedad» inducido por LPS [R].
LPS aumentó la fatiga y la inflamación (TNF-a, IL-6) en un estudio (DB-RCT) de 11 participantes sanos. El tratamiento previo con citalopram (ISRS) evitó el aumento de la fatiga [R].
2) LPS perjudica la memoria
En un estudio (DB-RCT) de 20 hombres sanos, el LPS intravenoso afectó la memoria verbal y no verbal y aumentó la ansiedad y la depresión. La secreción inflamatoria de citoquinas se asoció con una disminución en el rendimiento de la memoria [R].
La administración de LPS aumentó la ansiedad, la depresión, el cortisol y la norepinefrinaen sangre en un estudio (DB-RCT) de 34 hombres. Las dosis bajas de LPS afectaron la memoria a largo plazo, mientras que las dosis altas de LPS aumentaron el tiempo de reacción. Los autores declararon que la inflamación puede aumentar el estado de alerta a corto plazo, aunque esto es especulativo por su parte [R].
3) LPS perjudica el procesamiento social y emocional
En un estudio (DB-RCT) de 115 personas sanas, el LPS disminuyó la capacidad de los participantes para comprender con precisión el estado emocional de una persona al mirar sus ojos [R].
En un estudio (DB-RCT) de 18 hombres, la administración de LPS empeoró el estado de ánimo y aumentó la ansiedad. LPS también aumentó la activación de la corteza orbitofrontal inferior derecha en respuesta a estímulos visuales emocionales. Esta región del cerebro está asociada con el reconocimiento del miedo y la ira, por lo que una mayor actividad puede haber aumentado las emociones negativas hacia los estímulos [R].
4) LPS causa desconexión social
La inyección de LPS aumentó los sentimientos de desconexión social, depresión e inflamación (IL-6, TNF-a) en un estudio (DB-RCT) de 39 participantes [R].
El LPS aumentó la fatiga y disminuyó el vigor y el interés social en un estudio (DB-RCT) de 10 personas sanas [R].
5) LPS reduce la capacidad de experimentar placer o recompensa
La inyección de LPS aumentó el estado de ánimo deprimido y redujo la respuesta cerebral a las señales de recompensa monetaria (disminución de la actividad del estriado ventral) en un estudio (DB-RCT) de 39 participantes [R].
En animales, el LPS redujo constantemente la preferencia por los alimentos sabrosos, el comportamiento de búsqueda de estimulación y la exploración de nuevos entornos [R].
6) LPS perturba el sueño
LPS interrumpió el sueño y redujo el sueño REM en humanos sanos [R, R].
El LPS también redujo el sueño no REM y aumentó la somnolencia durante el día en un estudio de 10 hombres [R].
7) LPS causa la fiebre
La fiebre es un signo de niveles elevados de LPS. El LPS estimula la liberación de prostaglandinas (PGE2), que se unen a sus receptores en el hipotálamo para elevar la temperatura corporal [R].
8) El LPS está asociado con la salud reproductiva de las mujeres pobres
En un estudio de 45 mujeres que se sometieron a un tratamiento de fertilización in vitro, los niveles de LPS se asociaron positivamente con la inflamación ovárica y se asociaron negativamente con la producción de progesterona. La inflamación ovárica y la deficiencia de progesterona indican un deterioro de la salud reproductiva y están asociados con la infertilidad [R, R].
9) LPS reduce el apetito
En humanos, las dosis bajas de LPS redujeron la ingesta de alimentos en las primeras 4 horas. Las reducciones en la ingesta de alimentos se asociaron positivamente con los niveles sanguíneos de TNF e IL-6 [R, R].
10) LPS reduce la tolerancia al dolor
En un estudio de 11 hombres sanos, la administración de LPS aumentó la sensibilidad al dolor rectal y disminuyó la tolerancia al dolor [R].
El LPS también disminuyó la tolerancia a la presión, el dolor mecánico y el frío, en un estudio de (DB-RCT) de 59 hombres sanos [R].
Cómo medir LPS
La mejor medida de LPS es la proteína de unión a LPS en sangre (LBP). Aunque la medición directa del LPS es posible, el LBP generalmente se considera un biomarcador más confiable, preciso y mejor de la carga bacteriana total [R].
Producida principalmente en el hígado, la LBP se une al LPS y amplifica las respuestas inmunitarias. Por lo tanto, la LBP es un biomarcador de la carga de LPS y la respuesta inmune innata asociada [R]
La LBP circulante se asocia con un aumento del peso corporal, una disminución de la sensibilidad a la insulina, diabetes tipo 2 y obesidad [R, R].
La modificación dietética de las bacterias intestinales debido a la restricción calórica de por vida redujo la LPB en ratones [R].
En pacientes con una infección bacteriana, los niveles de LBP fueron 33.41 mg / L, en comparación con 5.61 mg / L en pacientes sanos [R].
En adolescentes sanos con peso normal, los niveles de LBP fueron de 6 mg / L, en comparación con 7.8 mg / L en jóvenes con sobrepeso y obesos [R].
Enfermedades vinculadas con LPS elevado
1) Diabetes
El LPS elevado está asociado con un mayor riesgo de desarrollar diabetes [R].
Las personas con diabetes tipo 1 tienen niveles de LPS un 235.7% más altos que aquellos sin diabetes. De manera similar, las personas con diabetes tipo 2 tienen niveles de LPS un 66.4% más altos que los controles no diabéticos [R].

El deterioro del metabolismo de las lipoproteínas en pacientes con diabetes tipo 2 reduce la degradación del LPS y puede aumentar la inflamación relacionada con el LPS [R].
En un estudio de 477 pacientes con diabetes tipo 1, la actividad alta de LPS se asoció con el desarrollo de la enfermedad renal diabética [R].
2) la obesidad
La actividad de LPS y la proteína de unión a LPS se asociaron positivamente con la obesidad en 3,511 adultos [R, R].
El LPS administrado a ratones durante 4 semanas causó un aumento de pesocomparable al inducido por una dieta rica en grasas [R].
3) Síndrome metabólico
Un síndrome metabólico es un grupo de factores que aumentan el riesgo de enfermedad cardíaca. Estos incluyen alta presión sanguínea, azúcar en la sangre, altos triglicéridos, obesidad abdominal, y bajo HDL colesterol [R].
En un estudio de 192 adultos étnicamente diversos, los niveles de LPS se asociaron positivamente con la circunferencia de la cintura, la relación cintura-cadera, el colesterol total, los triglicéridos y los niveles de insulina y se asociaron negativamente con el colesterol HDL [R].
La actividad de LPS y la proteína de unión a LPS se asociaron positivamente con el síndrome metabólico en 3,511 adultos [R, R].
4) Enfermedad cardíaca
Los niveles de LPS aumentan constantemente en pacientes con enfermedades cardíacas y endurecimiento de las arterias [R].
Entre los pacientes con niveles altos de azúcar en la sangre en ayunas, el LPS se asoció positivamente con la activación plaquetaria en un estudio de 70 pacientes. El aumento de la activación plaquetaria contribuye a la coagulación de la sangre, lo que puede aumentar el riesgo de enfermedad cardíaca [R].
5) Enfermedad hepática grasa no alcohólica
Las personas con Enfermedad del hígado graso no alcohólico tenían niveles elevados de LPS en un estudio de 922 adultos. Curiosamente, el consumo moderado de alcohol se asoció con niveles más bajos de LPS [R].
6) Enfermedad inflamatoria intestinal
Altos niveles de LPS se observan constantemente en pacientes con enfermedad inflamatoria intestinal (EII) [R, R].
Se observó un aumento de LPS en el 94% de los pacientes con Enfermedad de Crohn y en el 88% de los pacientes con colitis ulcerosa en un estudio de 64 pacientes. Además, la gravedad de la EII se asoció positivamente con los niveles de LPS [R].
7) Síndrome de fatiga crónica
En estudios de 168 pacientes, los niveles de LPS fueron mayores en pacientes con Síndrome de fatiga crónica y se asociaron positivamente con la gravedad de los síntomas, incluidos la fatiga, los problemas de concentración y la falta de memoria [R, R].
8) Cáncer
Los niveles más altos de LPS aumentaron el riesgo de tumores colorrectales en un estudio de 462 adultos [R].
El LPS también aumentó la capacidad de las células de cáncer colorrectal para propagarse [R].
9) Depresión
La administración de LPS consistentemente aumentó la depresión en numerosos estudios [R].
La producción de TNF-alfa aumenta en el hipocampo de los animales después de la inyección de LPS. Se cree que esta activación de las células inmunitarias en el cerebro contribuye significativamente a la lesión selectiva de las células cerebrales asociada con la depresión [R].

En un estudio de 9 participantes, el metabolismo de la glucosa (uso de energía) aumentó en la ínsula y disminuyó en la corteza cingulada debido a la inflamación inducida por LPS [R].
La ínsula está asociada con emociones negativas, mientras que la cingulada está asociada con un estado de ánimo positivo. Por lo tanto, el uso incrementado de energía por parte de la ínsula y el uso reducido de energía por el cingulado pueden promover sentimientos negativos.
10) Enfermedad de Alzheimer
Los niveles de LPS y citoquinas inflamatorias se asociaron positivamente con la Enfermedad de Alzheimer en un estudio de 69 pacientes [R].
De manera similar, los anticuerpos contra las bacterias gramnegativas periodontales se asociaron con el riesgo de Enfermedad de Alzheimer en un estudio de 158 participantes [R].
11) Enfermedad de Parkinson
En un estudio de 19 individuos, los pacientes con Enfermedad de Parkinson mostraron una permeabilidad intestinal elevada y niveles de LPS en sus intestinos en comparación con los participantes sanos [R].
12) Autismo
En un estudio, los niveles de LPS fueron mayores en autistas en comparación con los individuos sanos. El LPS también se asoció con una peor interacción social entre las personas con autismo [R].
13) VIH
El transporte de LPS desde el intestino a la sangre se asocia con una progresión más rápida de la infección por VIH [R].
14) Enfermedad de la retina
Las células de pigmento de la retina murieron debido a la exposición a citoquinas inflamatorias inducidas por LPS (IL-6 e IL-8) [R].
Cómo disminuir el LPS y la inflamación relacionada con el LPS
1) Prebióticos
En tres estudios (DB-ECA) de 119 pacientes obesos y diabéticos, la inulina / oligofructosa consumida diariamente durante 8 a 12 semanas redujo los niveles de LPS y la inflamación, y aumentó las bifidobacterias (bacterias intestinales beneficiosas) y el control del azúcar en la sangre [R, R, R].
El almidón resistente redujo el LPS, el estrés oxidativo y la resistencia a la insulina en un estudio (DB-RCT) de 56 mujeres con diabetes tipo 2 [R].
Los fructanos de tipo inulina aumentaron los niveles de Bifidobacterium, que se asoció con niveles más bajos de LPS en un estudio (DB-RCT) de 30 mujeres obesas [R].
2) Probióticos
En un estudio (ECA) de 30 pacientes con cirrosis (daño hepático), Lactobacillus GGtomado durante 8 semanas redujo los niveles de LPS y TNF-alfa [R].
En un estudio (ECA) de 30 triatletas, la suplementación diaria de 30 mil millones de UFC de cepas de Lactobacillus y Bifidobacterium durante 12 semanas redujo la pre-carrera de LPS y seis días después de la carrera [R].
En un estudio (DB-RCT) de 44 pacientes con VIH, 12 semanas de tratamiento con Saccharomyces boulardii redujeron el LPS y la inflamación sistémica (IL-6) [R].
En un estudio (DB-RCT) de 50 mujeres a las que se les administraron probióticos y una medicina herbal japonesa (Bofutsushosan), el aumento de los niveles intestinales del probiótico Bifidobacterium breve se relacionó con niveles más bajos de LPS [R].
B. infantis 35624 redujo la producción de TNF-alfa e IL-6 causada por LPS en un estudio (DB-RCT) de 22 participantes sanos [R].
3) Polifenoles
El extracto de uva rico en polifenoles redujo el LPS en sangre en un estudio de 29 adultos [R].
En un estudio de 10 personas sanas, el consumo de resveratrol y una bebida de polifenol de uva suprimió el LPS, el estrés oxidativo y la respuesta del estrésinflamatorio a una comida con alto contenido de grasa y carbohidratos [R].
En ratones, un extracto de arándano rico en polifenol redujo la respuesta del LPS a una comida rica en grasas [R].
4) Vino tinto
El consumo de vino tinto durante 20 días aumentó los niveles de bacterias Bifidobacterium y Prevotella, que se asociaron con niveles reducidos de LPS en un estudio de 10 hombres [R].

Los polifenoles del vino tinto disminuyeron las bacterias productoras de LPS y aumentaron el número de Bifidobacterium fecal y Lactobacillus (protectores de la barrera intestinal) y bacterias productoras de butirato en un estudio (ECA) de 20 individuos [R].
5) Ácidos grasos omega-3
La administración de suplementos de omega-3 en dosis altas (3,6 g / día) redujo la fiebre y redujo moderadamente las citocinas inflamatorias debidas a la administración de LPS en un estudio (DB-RCT) de 60 personas sanas [R].
La suplementación con omega-3 (2,5 g / día) redujo la producción de IL-6 estimulada por LPS y los síntomas de ansiedad en un estudio (ECA) de 68 participantes [R].
En ratones, la suplementación con omega 3 y la reducción de omega-6 aumentaron la producción de fosfatasa alcalina, causaron cambios favorables en la composición de las bacterias intestinales y redujeron la producción de LPS, la permeabilidad intestinal y la inflamación [R].
6) Aceite de oliva
Un desayuno con aceite de oliva con alto contenido de fenol limitó los aumentos en LPS y citoquinas inflamatorias (NF-κB, IL-6, IL-1b y CXCL1) [R].
En un estudio de 28 personas, el consumo de una dieta rica en ácido palmítico durante 3 semanas aumentó los niveles de TNF-a en la sangre causados por el LPS. Sin embargo, el consumo de una dieta con alto contenido de ácido oleico (la grasa principal en el aceite de oliva) durante 3 semanas redujo IL-1b, IL-18, IL-10 y TNF-a [R] inducidas por LPS.
7) Jugo de naranja
Cuando se consume con una comida rica en grasas, el jugo de naranja previno el aumento del LPS, el estrés oxidativo y la inflamación en comparación con el agua o el agua azucarada [R].
8) Cacahuetes
En un estudio (ECA) de 65 hombres con sobrepeso, el consumo de una comida con alto contenido de grasa, incluido el maní, disminuyó los niveles de LPS en comparación con la misma comida sin alto contenido de grasa. El consumo de cacahuetes con alto contenido de ácido oleico tuvo el efecto más fuerte [R].
9) Arándanos
El consumo de 400 g / día de arándanos durante 8 semanas redujo el LPS, CRP, IL-6 e IL-12 en un estudio (ECA) de 27 participantes [R].
10) Nicotina
El uso de un parche de nicotina aumentó la respuesta antiinflamatoria (aumento de cortisol e IL-10) a LPS intravenoso en un estudio de 12 hombres sanos [R].
11) Ejercicio
Las personas sedentarias tienen niveles más altos de LPS en la sangre que las personas altamente capacitadas [R].
La participación en un programa de ejercicios por intervalos de 12 semanas redujo los niveles de LPS en un estudio de 20 mujeres obesas [R].

Una única sesión de entrenamiento en intervalos de alta intensidad disminuyó la liberación de TNF-alfa estimulada por LPS inmediatamente después y una hora después del ejercicio en un estudio de 19 participantes [R].
Sin embargo, también se ha demostrado que el ejercicio aumenta la permeabilidad intestinal y los niveles de LPS a corto plazo [R].
12) Estimulación del nervio vago
En un estudio (ECA) de 20 personas, el uso de un estimulador no invasivo del nerviovago (gammaCore) 3 veces en un día incrementó los niveles de citoquinas antiinflamatorias (IL-10) en respuesta a LPS [R].
La estimulación del nervio vago por la acetilcolina disminuyó la liberación de citoquinas inflamatorias (TNF-a, IL-1B, IL-6, IL-8) en las células de macrófagos [R].
13) Meditación, respiración y exposición al frío
En un estudio (ECA) de 24 participantes sanos, la activación del sistema nervioso simpático durante una semana de meditación, ejercicios de respiración e inmersión en agua helada redujo la inflamación causada por LPS [R].
14) Antibióticos
En un estudio de 20 pacientes con cirrosis con disfunción cognitiva y motora debida a insuficiencia hepática (encefalopatía hepática mínima), rifaximina (un antibiótico) redujo los niveles de LPS y mejoró la función cognitiva [R].
La colistina (un antibiótico) redujo la inflamación inducida por LPS (IL-6, IL-8, TNF-a) en un estudio (DB-RCT) de 15 personas [R].
15) Misoprostol
El misoprostol es un medicamento que se usa para tratar las úlceras de estómago al unirse al receptor de prostaglandina (PGE1). Este tipo de prostaglandina reduce la inflamación.
El misoprostol redujo la producción de TNF-a inducida por LPS y aumentó la producción de IL-10 en un estudio de 9 personas [R].
16) Lactoferrina
La lactoferrina es una proteína que se encuentra en la leche, las lágrimas y la saliva que forma parte del sistema inmunitario y protege contra las bacterias y los hongos.
La lactoferrina se une al LPS en las bacterias y las hace más susceptibles a la destrucción por parte del sistema inmunológico o los antibióticos. Además, la lactoferrina se une al LPS que flota libremente y evita que cause inflamación [R].
En un estudio celular, la lactoferrina impidió la producción de la citoquina proinflamatoria IL-8 causada por Escherichia coli [R].